Als Erstes schauen wir uns einige der Drüsen und ihre Wirkung an. Die folgenden Ausführungen erheben natürlich keinen Anspruch auf Vollständigkeit.
Hypothalamus
Der Hypothalamus bildet Effektorhormone, Releasing- und Inhibiting-Hormone, verschiedene Neuropeptide und Dopamin. Er steuert damit die vegetativen Funktionen des Körpers.
Der Hypothalamus ist das wichtigste Steuerzentrum des vegetativen Nervensystems, das selbst aus verschiedensten homöostatischen Regelkreisen besteht. Selbst geringste Störungen dieses relativ kleinen, äußerst bedeutsamen Zwischenhirnareals wirken sich auf die Lebensfähigkeit des Individuums aus. Das gesamte vegetative System hat unter anderem folgende Aufgaben:
Hypothalamus steuert das vegetative Nervensystem.
- Aufrechterhalten der Homöostase (Temperatur, Blutdruck, Osmolarität)
- Regulation der Nahrungs- und Wasseraufnahme
- Circadiane Rhythmik und Schlaf
- Steuerung des Sexual- und Fortpflanzungsverhaltens (Sexualzentrum)
Freisetzung von Thyreoliberin (TRH)
TRH wiederum stimuliert die Thyreotropin-Ausschüttung (TSH), was zu einer Steigerung der Stoffwechselaktivität über die Schilddrüsenhormone führt.
Regulation der Körpertemperatur:
Hypothalamus
-> TRH
->TSH
->Steigerung der Stoffwechselaktivität über Schilddrüsenhormone
-> T4
-> T3
Ampullen:
Hypothalamus (Anatomie N/S 21) Schilddrüsenüberfunktion (Schlacken 171)
TRH (Hormone 1) Schilddrüsenunterfunktion (Schlacken 172)
TSH (Hormone 2)
T4 (Hormone 3)
T3 (Hormone 4)
Schilddrüse (Endokrin 8)
Schilddrüsenanregung (Endokrin 10)
Homöostase der Osmolarität
Vasopressin (Synonym: Antidiuretisches Hormon, ADH oder Adiuretin)
ADH führt zu einer verstärkten Resorption von Wasser aus dem Primärharn. Somit kommt es zu einer verminderten Wasserausscheidung über die Niere, was einer Hyperosmolarität entgegen wirkt und den Blutdruck steigert.
Homöostase der Osmolarität
Hypophysen-Portalkreislauf -> ADH -> verstärkte Rezeption von Wasser aus dem Primärharn
-> verringerte Wasserausscheidung
-> vBlutdruck gesteigert
Ampullen:
Hypophyse (Anatomie Endokrin/Urogenital 12)
Hypophyse Anregung (Anatomie Endokrin/Urogenital 13)
ADH (Hormone 45)
Niere R (Anatomie Endokrin/Urogenital 28)
Niere L (Anatomie Endokrin/Urogenital 22)
[/fusion_text][fusion_text]Schlaf und circadiane RhythmikAuch an der Regulation des Schlafs und der circadianen Rhythmik ist der Hypothalamus beteiligt.
Der Nucleus suprachiasmaticus (SCN) enthält direkte Afferenzen aus der Retina. Hier vermuten Forscher den Sitz der „inneren Uhr“, Neurone, die für die circadiane Rhythmik verantwortlich sind. Der SCN kontrolliert sehr stark die Aktivität des Sympathikus. Über dieses vegetative System stimuliert der SCN die Freisetzung von Melatonin aus der Zirbeldrüse (Epithalamus). Melatonin wird in den Abendstunden vermehrt ausgeschüttet und trägt zur Schlafeinleitung bei. Die höchste Konzentration findet sich im Blut um drei Uhr morgens.
Schlaf und Circadiane Rhythmik
Hypothalamus -> Nucleus suprachiasmaticus -> Sympathikus
Zirbeldrüse -> Melatonin
Ampullen:
Nervöse Erschöpfung Schlacken I 2
Vegetative Dystonie Schlacken I 19
Schlaflosigkeit Schlacken I 20
Depression Melancholie Schlacken I 21
Melatonin Hormone 33
Vegetatives NS Anatomie Nervensystem/Sinne 4
Hypothalamus Anatomie Nervensystem/Sinne 21
Epithalamus (Zirbeldrüse) Anatomie Nervensystem/Sinne 19
Beeinflussung des Sexualverhaltens
Das Hormon Oxytocin wird in den Blutkreislauf abgegeben. Oxytocin ist während der Geburt an der Kontraktion der Gebärmuttermuskulatur beteiligt, löst die Milchausschüttung aus den Milchdrüsen aus und beeinflusst Partner- und Mutter-Kind-Bindung positiv.[/fusion_text][one_fourth last=”no” spacing=”yes” center_content=”no” hide_on_mobile=”no” background_color=”” background_image=”” background_repeat=”no-repeat” background_position=”left top” border_size=”0px” border_color=”” border_style=”” padding=”” margin_top=”” margin_bottom=”” animation_type=”” animation_direction=”” animation_speed=”0.1″ class=”” id=””][fusion_text]
| Hormone des Hypothalamus |
| TRH (Thyreotropin-Releasinghormon, Thyreoliberin) |
| CRH (Corticotropin-releasing Hormone, Corticoliberin) |
| GnRH (Gonadotropin-Releasing-Hormon. Gonadoliberin) |
| GHRH (Growth-hormone-Releasinghormon, Somatoliberin) |
| Dopamin (auch als Prolaktin-Inhibiting-Hormon bezeichnet) |
| Adiuretin (ADH, Vasopressin) |
| Oxytocin |
| Wirkung in der Hypophyse |
| Ausschüttung von TSH (Thyroidea stimulierendes Hormon, Thyreotropin) |
| Ausschüttung von ACTH (Adrenocorticotropes Hormon, Adrenocorticotropin) |
| Ausschüttung von FSH und LH |
| Ausschüttung von Wachstumshormon |
| kontrolliert die Prolaktinausschüttung |
| Hypophysenhinterlappen |
| Hypophysenhinterlappen |
| Endokrine Drüse / Wirkungsort |
| Schilddrüse |
| Nebennierenrinde |
| Gonaden |
| Milchdrüse |
| Wirkung |
| Thyroxin und Triiodthyronin |
| Aldosteron, Cortisol, Sexualhormone |
| hemmt Laktation |
| Effektorhormon: direkter Stoffwechseleffekt ohne Drüse |
| Effektorhormon: direkter Stoffwechseleffekt ohne Drüse |
Die Hypophyse (gr. hypóphysis „das unten anhängende Gewächs“) ist eine Hormondrüse, der eine zentrale übergeordnete Rolle bei der Regulation des neuroendokrinen Systems im Körper zukommt. Auch genannt Glandula pituitaria.
Unterschieden werden Hormone, die direkt auf ihre Zielorgane einwirken (nichtglandotrope Hormone), und solche, welche die Hormonproduktion nachgelagerter endokriner Drüsen stimulieren (glandotrope Hormone).
- Direkt auf ihre Zielorgane wirken das Wachstumshormon Somatotropin (STH) sowie Prolactin.
- Bei den glandotropen Hormonen werden die auf die Keimdrüsen (Gonaden) wirkenden gonadotropen Hormone follikelstimulierendes Hormon (FSH) und luteinisierendes Hormon (LH)
- sowie die nichtgonadotropen Hormone, nämlich das die Nebennierenrinde stimulierende adrenocorticotrope Hormon (ACTH) und das die Schilddrüse stimulierende thyroideastimulierendes Hormon (TSH)
Bei den Hormonen, die im Hypophysenhinterlappen gespeichert und ausgeschüttet werden, handelt es sich um das Oxytocin sowie das antidiuretische Hormon (ADH), das auch als Adiuretin oder Vasopressin bezeichnet wird.
Eine Unterfunktion der Hypophyse (Hypophyseninsuffizienz, Panhypopituitarismus) kann vielfältige Ursachen haben.
Tumoren der Adenohypophyse nennt man Hypophysenadenome. Sie verursachen häufig eine übermäßige Hormonbildung.
Eine Überproduktion von ACTH resultiert in einem zentralen Morbus Cushing, ein Wachstumshormonüberschuss typischerweise in einer Zunahme der Größe von Händen und Füßen (Akromegalie).
Epiphyse
In der Zirbeldrüse (Epiphyse) wird das Hormon Melatonin produziert. Die Hormonproduktion findet überwiegend nachts statt. Über das Melatonin werden der Schlaf-Wach-Rhythmus und andere zeitabhängige Rhythmen des Körpers gesteuert.
Schilddrüse
Die Schilddrüse (lat. Glandula thyr(e)oidea) befindet sich am Hals unterhalb des Kehlkopfes vor der Luftröhre. Beim Menschen hat sie die Form eines Schmetterlings und liegt unterhalb des Schildknorpels vor der Luftröhre.
Die Hauptfunktion der Schilddrüse besteht in der Iodspeicherung und Bildung der iodhaltigen Schilddrüsenhormone Thyroxin (Tetraiodthyronin, T4) und Triiodthyronin (T3) sowie des Peptidhormons Calcitonin.
Calcitonin hemmt den Knochenabbau durch Einbau von Calcium und Phosphat in den Knochen und durch Hemmung der Osteoklasten, die im aktivierten Zustand zu einer Verminderung der Knochensubstanz führen.
Die Schilddrüse ist Ausgangspunkt für zahlreiche Erkrankungen, die unter anderem zu Störungen des Hormonstoffwechsels führen und eine Unter- oder Überfunktion der Schilddrüse (Hypothyreose bzw. Hyperthyreose) hervorrufen können. Der in der westlichen Welt häufig vorkommende Jodmangel kann einen Kropf (Struma) oder Knoten hervorrufen.
Die von der Schilddrüse gebildeten Hormone Triiodthyronin (T3) und Thyroxin (T4) sind von großer Bedeutung für eine regelgerechte Entwicklung des neugeborenen Organismus. Auch beim Erwachsenen beeinflussen die Schilddrüsenhormone den Stoffwechsel und Funktionszustand fast aller Organe.
Die Schilddrüsenhormone sind Bestandteil des sogenannten thyreotropen Regelkreises. Die Funktion der Schilddrüse wird hierbei durch den Hypothalamus und die Hirnanhangsdrüse (Hypophysenvorderlappen) reguliert. In der Hirnanhangsdrüse wird das Hormon TSH (Thyreoidea stimulierendes Hormon) gebildet und in die Blutbahn abgegeben. An den Schilddrüsenzellen angelangt, fördert es deren Wachstum und die Ausschüttung von T3 und T4. T3 und T4 selbst hemmen wiederum die Ausschüttung von TSH. Dieser als negative Rückkopplung bezeichnete Mechanismus führt dazu, dass im gesunden Organismus die Stoffwechselparameter konstant gehalten werden.
Schilddrüsenhormone wirken auf das Herz und den Kreislauf. Sie führen zu einer Erhöhung der Herzfrequenz, des Blutdrucks und einer Erweiterung von Gefäßen. Sie wirken auf den Zucker-, Fett- und Bindegewebsstoffwechsel, indem sie deren Umsatz steigern. Sie steigern die Aktivität von Schweiß- und Talgdrüsen der Haut und die Aktivität der Darmmotorik. Im Nervensystem führen sie zu einer verstärkten Erregbarkeit der Zellen. Insgesamt wird durch die Wirkung der Schilddrüsenhormone der Energieverbrauch und der Grundumsatz des Organismus erhöht. Folge hiervon ist ein Anstieg der Körpertemperatur.
T3 und T4 vermitteln ihre Wirkungen über Rezeptoren in den Zielzellen. T3 ist hierbei um ein Vielfaches wirksamer als T4. Die Schilddrüsenzellen produzieren vorwiegend T4, welches in den Zielzellen zu T3 umgewandelt (deiodiert) wird. Die Rezeptoren für die Schilddrüsenhormone sind hauptsächlich in den Zellkernen und den Mitochondrien der Zellen lokalisiert. Es handelt sich um Proteine, die an die DNA der von ihnen regulierten Gene gebunden sind und damit die Genexpression hemmen. Durch Bindung der Schilddrüsenhormone werden die Rezeptoren aktiviert, so dass die Genexpression einer ganzen Reihe von Proteinen erleichtert oder erst ermöglicht wird.
Ausführliche Schilddrüsentherapie:
Reinigung von Toxoplasmose
Candida
Schimmelpilze
Mykobakterien
Metalle
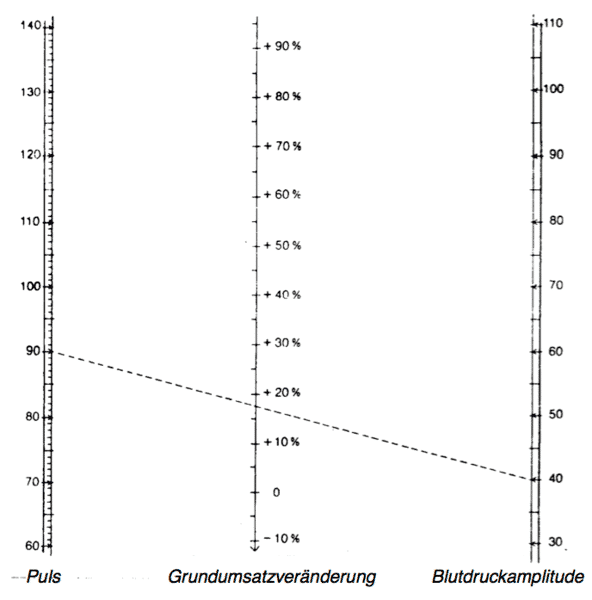
Bei Hyperthyreose-Morbus Basedow besteht zwischen Herzfrequenz und Amplitudengröße des Blutdrucks eine gewisse gesetzmäßige Beziehung, auf der die sog. Read’sche Formel aufbaut, die sich zur annähernden Bestimmung des Grundumsatzes vielfach bewährt hat.
Die Read’sche Formel lautet: G.U. = 0,75 (p+0,74a)-72
Dabei bedeutet:
G.U. = Grundumsatzsteigerung in Prozent der Norm
p = Pulsfrequenz
a = Blutdruckamplitude = Differenz zwischen maximalem und minimalem Druck
Das hier aufgezeichnete Nomogramm erspart die Durchführung der Rechnung, wie sie sich aus der Anwendung der Read’schen Formel ergibt. Verbindet man den Punkt auf der linken Skala, der der festgestellten Pulszahl entspricht, mit dem Punkt auf der rechten Skala, der durch die gemessene Blutduckamplitude gegeben ist, so erlaubt es der Schnittpunkt dieser Verbindungslinie mit der mittleren Skala, auf dieser die prozentuale Steigerung des Grundumsatzesüber die Norm – wie sie sich aus der Anwendung der Read’schen Formel ergeben würde – abzulesen.[/fusion_text][/one_full][fusion_text]Bei Überschuss -> Sekundäre Hyperthyreose
Hypophyse produziert TSH -> Wachstum, Iodaufnahme, Hormonbildung der Schilddrüse
Bei Mangel -> Sekundäre Schilddrüsenfunktion ( Hypothyreose)
Nebenschilddrüsen
Die Nebenschilddrüsen, zwei Organpaare, bilden das Parathormon, ein Hormon, welches den Calciumspiegel im Blut erhöht.
Die Hauptzellen produzieren das Parathormon (PTH). Parathormon, als Antagonist des Calcitonins, erhöht die Calciumkonzentration im Blut durch indirekte Aktivierung von Osteoklasten.
Seltener kommen Unterfunktionen der Nebenschilddrüse vor (Hypoparathyreoidismus), diese sind in der Regel iatrogen, z. B. nach Schilddrüsenoperationen oder Überversorgung mit Vitamin D. Autoimmunerkrankungen können ebenfalls einen Hypoparathyreodismus auslösen. Symptom ist ein Mangel an Parathormon, welcher zu einer Hypocalcämie mit Krämpfen und Herzversagen führen kann.
Magen
Im Epithel der Pylorusdrüsen sind neben den exokrinen Drüsenzellen, die Schleim produzieren, auch endokrine Zellen integriert, die Hormone bilden:
Hier wird das Hormon Gastrin gebildet, das die Säureproduktion in den Belegzellen stimuliert. Dies geschieht direkt und indirekt durch Stimulation der Histaminausschüttung.
Die D-Zellen bilden Somatostatin. Sie werden durch Magensäure im Magenlumen stimuliert. Somatostatin hemmt die Gastrinausschüttung und die Histaminausschüttung sowie auch direkt die Säureproduktion in Belegzellen.
Ampullen : Gastrin Hormone 29
Histamin Inneres Milieu 24
Magen Eingang Filter Organ Mensch 2
Magen Boden Filter Organ Mensch 3
Magen Ausgang Filter Organ Mensch 4
Magen Erweiterung Schlacken 136
Magen Erbrechen Schlacken 137
Magenkrämpfe Schlacken 138
Gastritis Schlacken 140
Magengeschwüre Schlacken 141
/Ulcus ventriculi
Gastroduodenitis Pathologien 3
Ulcus duodeni Pathologien 4
Ulcus ventriculi Pathologien 5
Pankreas
Das Pankreas oder die Bauchspeicheldrüse – ist ein quer im Oberbauch liegendes Drüsenorgan. Die von ihr gebildeten Verdauungsenzyme werden über ein oder zwei Ausführungsgänge in den Zwölffingerdarm abgegeben. Sie ist daher eine exokrine Drüse (exokrin „nach außen abgebend“; in diesem Falle in den Verdauungstrakt).
Diese Verdauungsenzyme spalten Eiweiße, Kohlenhydrate und Fette der Nahrung im Darm in ihre Grundbestandteile und zerkleinern sie damit in eine von der Darmschleimhaut aufnehmbare (resorbierbare) Größe.
Darüber hinaus werden in der Bauchspeicheldrüse Hormone gebildet, die direkt an das Blut überführt werden. Damit ist sie gleichzeitig auch eine endokrine Drüse (endokrin „nach innen abgebend“). Dieser endokrine Anteil des Pankreas sind die Langerhans-Inseln, die vor allem für die Regulation des Blutzuckerspiegels (über die Hormone Insulin und Glucagon) sowie von Verdauungsprozessen verantwortlich sind.
Eine Entzündung des Pankreas (Pankreatitis) führt durch die freiwerdenden Verdauungsenzyme zu einer Selbstverdauung. Bei einem Funktionsausfall des exokrinen Teils (Exokrine Pankreasinsuffizienz) kann die Nahrung nicht mehr aufgeschlossen werden. Die bekannteste Störung des endokrinen Anteils ist die Zuckerkrankheit (Diabetes mellitus).
Ampullen : Ductus pancreaticus Verdauungstrakt / Immunsystem 10
Pankreas exokrin Pathologien 26
Pankreas endokrin Pathologien 27
Pankreas Filter Organ Mensch 8
Bauchspeicheldrüsenentz. Schlacken 150
Bauchspeicheldrüsenstörung Schlacken 151
Blutzucker Regulation Schlacken 152
Zucker Diabetes Mellitus Schlacken 153
Insulin Hormone 30
Glucagon Hormone 31
Erreger bei Diabetes:
Coxsackie Viren + Viren allgemein + Candida
(Viren/Borrelien 29-39) (Mykosen1,3,4,5,7,9,10)
Eurythrema pancreaticum + andere Egel + Schimmelpilze
Parasiten 18 Parasiten 1-23
Schwermetalle
[/fusion_text][fusion_text]NiereDie Niere bildet auch Hormone: Renin (Enzym, kurzfristige Blutdruckregulation), Erythropoetin (Stimulation der Blutbildung), Calcitriol (Vitamin D, beteiligt am Calciumstoffwechsel), Kinine und Prostaglandine.
Nebenniere
Die Nebenniere (lateinisch Glandula adrenalis oder Glandula suprarenalis) ist eine paarige Hormondrüse. Die Nebennieren befinden sich beim Menschen auf den oberen Polen beider Nieren. Sie unterliegen dem hormonellen Regelkreislauf und dem vegetativen Nervensystem.
Die Nebenniere vereint funktionell zwei verschiedene Organe:
- Die Nebennierenrinde produziert Steroidhormone und ist am Wasser-, Mineralstoff- und Zuckerhaushalt beteiligt.
- Das Nebennierenmark ist dem sympathischen Nervensystem zuzurechnen und bildet Adrenalin und Noradrenalin.
Alle Hormone der Nebennierenrinde werden aus Cholesterol synthetisiert. Das Cholesterol wird in die innere Membran der Mitochondrien transportiert. Dort wird es in Pregnenolon umgewandelt. Pregnenolon kann entweder zu Progesteron dehydriert oder zu 17-alpha-Hydroxypregnenolon hydroxyliert werden. Progesteron kann über Hydroxylierung zu Deoxycorticosteron und über weitere Hydroxylierungen zu Aldosteron umgewandelt werden. Progesteron kann über Hydroxylierung zu 17-alpha-Hydroxyprogesteron und weiter über Deoxycortisol zu Cortisol hydroxyliert werden.
Das Nebennierenmark (lat.: Medulla glandulae suprarenalis) bildet aus L-Tyrosin sowohl Adrenalin (zu ca. 80 %) als auch Noradrenalin (zu ca. 20 %) und gibt es bei Bedarf direkt an das Blut ab.
Leber
Die Leber ist eng in die Steuerung des Glukose-, Fett- und Eiweißstoffwechsels eingebunden. Glukose wird vom Darmblut aufgenommen und kontrolliert an den restlichen Körper weitergegeben. Ein Überschuss wird als Glykogen gespeichert. Bei Hunger wird der Speicherstoff zu Glukose gewandelt. Die Leber beeinflusst – gesteuert durch Hormone wie Insulin und Glucagon – den Blutzuckerspiegel und kann ihn, von der Nahrungsmittelzufuhr unabhängig, konstant halten. Insulin bewirkt in der Leber die Umwandlung des Zuckers in die Speicherform Glykogen und hemmt den Abbau von Fett. Das Hormon Glucagon regt seinerseits die Leber zum Glykogenabbau an und agiert somit als Gegenspieler zum Insulin.
Das Prohormon Angiotensin I (ein Bindeglied in dem für die Aufrechterhaltung des Blutdrucks und des Wasserhaushaltes zuständigen Renin-Angiotensin-Aldosteron-System) wird im Lebergewebe enzymatisch durch Renin aus Angiotensinogen gebildet.
Gonaden
Der paarig angelegte Eierstock – in der medizinischen Fachsprache als Ovar bezeichnet – ist ein primäres, weibliches Geschlechtsorgan. Als Gonade (Keimdrüse) entspricht sie dem Hoden männlicher Individuen und ist der Produktionsort der Eizellen und weiblicher Geschlechtshormone.
Der Hoden oder der Testikel ist ein paarig angelegtes, inneres männliches Geschlechtsorgan vieler sich geschlechtlich fortpflanzender Gewebetiere. Er gehört, wie der Eierstock der weiblichen Individuen, zu den sogenannten Keimdrüsen (Gonaden) und produziert die Samenfäden (Spermien). Zudem werden im Hoden männliche Geschlechtshormone (Androgene), vor allem das Testosteron, gebildet.
[/fusion_text][title size=”3″ content_align=”left” style_type=”default” sep_color=”” class=”” id=””]Endokrine Kaskaden: Hypothalamisch-Hypophysäre Achsen:[/title][fusion_text]Prolaktin (Milchproduktion der Brust)Hypothalamus zur Adenohypophyse
produziert Thyreoliberin -> (Hypophyse Vorderlappen)
(TRH) TSH
Thyreoidea stimulierendes Hormon
Wird stimuliert bei Temperatur
(L-Thyroxin) (Triiodthyronin)[/fusion_text][fusion_text]
- die hypothalamisch-hypophysär-thyreotrophe Achse:
Thyreoliberin, auch Thyreotropin Releasing Hormon (TRH) wird im Hypothalamus gebildet. Es stimuliert die Bildung und die Ausschüttung von Prolaktin und dem TSH. Über TSH stimuliert das Thyreoliberin damit auch die Ausschüttung der Schilddrüsenhormone T4 und T3 in der Schilddrüse.
Die TRH-Freisetzung wird u.a. stimuliert, wenn die Körpertemperatur sinkt: Durch die dann erfolgende TSH- und anschließende T4-Freisetzung wird der Stoffwechsel stimuliert, der über einen erhöhten Zuckerstoffwechsel die Körpertemperatur wieder ansteigen lässt. Auch andere Energie-fordernde Mechanismen stimulieren die TRH-Freisetzung.
Es erfolgt die TRH-Freisetzung in einem cirkadianen Rhythmus mit maximaler Freisetzung etwa um Mitternacht und minimaler Freisetzung am späten Nachmittag. Die rhythmische TRH-Freisetzung wird außerdem durch das limbische System, die Zirbeldrüse und weitere Hirnregionen, wichtig für die Stress-Antwort, beeinflusst.
Neben seiner Hauptwirkung auf die Hypophyse stimuliert Thyreoliberin auch die Freisetzung von Prolaktin.
Thyreoliberin ist als Neurotransmitter im Gehirn
- an der Thermoregulation,
- an der Schmerzunterdrückung,
- an der Schlaf-Wach-Regulation,
- an der Bremsung von Nahrungs- und Flüssigkeitsaufnahme und
- an einer Vielzahl weiterer Steuerungsvorgänge beteiligt.
Thyreoliberin hat auch indirekte vegetative Wirkungen:
- Es stimuliert über den Vagusnerv die Magensäureproduktion und die Magen-Darm-Peristaltik.
- Es stimuliert über den Sympathikus die Insulinsekretion.
- Es stimuliert daneben auch die Bauchspeicheldrüse in ihrer exokrinen Funktion.
- Es steigert Herzfrequenz und Blutdruck.
L-Thyroxin T4 wird zur Behandlung der Schilddrüsenunterfunktion (Hypothyreose) gebraucht. Menschen mit dieser Krankheit brauchen in der Regel einen lebenslangen Hormonersatz.
Thyroxin und Triiodthyronin haben ferner einen Stellenwert in der Wirkungsverstärkung und Phasenprophylaxe zur Behandlung von Depressionen.
Triiodthyronin ist eines von zwei wichtigen Schilddrüsenhormonen. Es ist das wirksamste Hormon der Schilddrüse und übertrifft in seiner Wirksamkeit das zweite Iod-haltige Schilddrüsenhormon Tetraiodthyronin (T4), um das Drei- bis Fünffache.
Calcitonin ist der Gegenspieler zum in den Nebenschilddrüsen gebildeten Parathormon. Beide Hormone regulieren den Calcium- und Phosphathaushalt des Körpers. Calcitonin hat eine calciumsenkende Wirkung.
Calcitonin senkt den Blutcalciumspiegel: Es hemmt die Calciumfreisetzung aus dem Knochen (Die Aktivität der Osteoklasten wird herunter reguliert), fördert die Calciumausscheidung über die Niere, setzt die Calciumresorption im Darm herab. Die Phosphatausscheidung in der Niere steigert es jedoch ebenfalls, wie Parathormon.
Außerdem wirkt es bei Knochenmetastasen schmerzlindernd. Das Calcitonin wird als Tumormarker beim medullären Schilddrüsenkarzinom verwendet.
Parathormon (PTH) / Parathyrin ist ein Peptidhormon, bestehend aus 84 Aminosäuren. Die Hauptfunktion des Parathormons ist die Erhöhung der Calcium-Konzentration im Blutplasma.
PTH führt indirekt zur Reifung und Aktivierung der Osteoklasten und damit zu einer Calcium-Phosphat-Mobilisierung aus dem Knochengewebe. PTH hemmt in der Niere die Phosphat-Resorption.
Der Phosphatspiegel im Blut sinkt also, da mehr Phosphat mit dem Urin ausgeschieden wird. Dies ist durchaus sinnvoll, da dadurch im Blut wieder mehr freies ionisiertes Calcium vorliegen kann (das bei zu hoher Phosphatkonzentration mit diesem in der Niere einen schwerlöslichen Komplex bildet, der ausfällt und zur sogenannten Kalkniere führt).
Erhöhte Blutwerte (Hyperparathyreoidismus):
- Entartete Epithelkörperchen (Adenome oder selten Karzinome) unterliegen nicht mehr der kalziumabhängigen Sekretionssteuerung. Es kommt zur unkontrollierten Erhöhung des Parathormonspiegels (primärer Hyperparathyreoidismus) und dadurch zur Hyperkalzämie.
- Auf eine Hypokalzämie infolge von Nieren- Leber- oder Darmerkrankungen reagiert der Körper mit einer verstärkten Sekretion von Parathormon (sekundärer Hyperparathyreoidismus).
- Im Rahmen von malignen Erkrankungen (Bronchialkarzinom, Mammakarzinom, Prostatakarzinom, Plasmozytom) kann es zur paraneoplastischen Hyperkalzämie kommen. Die entarteten Zellen bilden ein dem Parathormon verwandtes Peptid (PTHrP), welches wie Parathormon wirkt (Pseudohyperparathyreoidismus).
Erniedrigte Blutwerte (Hypoparathyreoidismus):
- Nach Schilddrüsenoperationen, Epithelkörperchenadenomentfernung oder autoimmun kann ein Parathormonmangel entstehen. Es kommt zum Absinken des Kalziumspiegels und in der Folge zur hypokalzämischen Tetanie.
Auch als Calcitonin D Parathormon
Tumormarker sind Antagonisten
Schilddrüse Nebenschilddrüse Einbau von Calciumspiegel erhöht
Calcium und Phosphat
in Knochen Abbau in den Knochen ![/fusion_text][fusion_text]
- die hypothalamisch-hypophysär-adrenotrophe Achse:
Corticotropin-releasing Hormone (CRH) wird im Hypothalamus gebildet. Das wiederum stimuliert v. a. die Ausschüttung von ACTH (Adrenocorticotropes Hormon) und den Sympathikus.
Die Ausschüttung von CRH unterliegt einem zirkadianen Rhythmus (morgens stärkere Sekretion als am Abend), Impulsen aus dem limbischen System und der negativen Rückkopplung durch die unter ACTH-Einfluss gebildeten Glucocorticoide.
CRH scheint auch bei vielen anderen zentralen und peripheren Prozessen involviert zu sein. So wird die Beteiligung im kardiovaskulären System, im Entzündungsgeschehen, im Fortpflanzungssystem, in der Schwangerschaft, bei der Thermoregulation, bei der Nahrungsaufnahme und der Psyche vermutet.
ACTH wird unter Einfluss des Corticotropin-releasing Hormons (CRH) in dem Hypophysenvorderlappen gebildet. ACTH ist ein Agonist der Melanocortinrezeptoren in der Nebennierenrinde. Dort regt es die Nebennierenrinde zur Bildung von Glukokortikoiden, Mineralokortikoiden und Sexualhormonen an.
Erhöhte ACTH-Werte ergeben sich unter anderem bei Kälte, Stress, Nebennierenrindeninsuffizienz, Morbus Cushing oder paraneoplastischem Syndrom. Reduzierte ACTH-Spiegel treten beim Sheehan-Syndrom, bei Veränderungen der Hypophyse, des Hypothalamus oder des Hypophysenstiels auf. Mögliche Veränderungen der Hypophyse kommen durch Tumoren der Hypophyse oder des Gehirns, Operationen, Bestrahlungen, Blutungen, Infarkte, Infekte, Entzündungen, Granulome oder Metastasen im Bereich der Hypophyse zustande. Mögliche Veränderungen des Hypothalamus, der die ACTH-Produktion in der Hypophyse mit CRH regelt, sind Tumoren, Operationen oder Bestrahlungen. Bei einer Verletzung des Hypophysenstiels kommt eine Abnahme der ACTH-Werte zustande, da der Hypothalamus mit dem CRH die Produktion von ACTH im Hypophysenvorderlappen nicht mehr antreiben kann.
Beim Weinen (aus emotionalen Gründen, nicht bei Augenreizung) ist in den Tränen Adrenocorticotropin enthalten.
Da ACTH bei verschiedenen Formen von Stress vermehrt ausgeschüttet wird, bezeichnet man es auch als Stresshormon. Mögliche Stressoren sind Arbeit, Verletzungen, Krankheiten, Operationen, Emotionen, Depressionen, physische und psychische Belastungen.[/fusion_text][fusion_text]Hypothalamisch-hypophysär-adrenotrophe Achse
|
Hypothalamus
Stressoren-Stimulation
CRH stimuliert ACTH
Sympathikus Nebennierenrinde
|
|
Erhöhte Werte bei:
Negative Rückkopplung[/fusion_text][fusion_text]Glucocorticoide, Hormone aus der Nebennierenrinde. Die natürlich vorkommenden Glucocorticoide sind Abkömmlinge des Progesterons (Gelbkörperhormon). Zu diesen zählen Cortisol und Corticosteron, mit einem Anteil von 95 % beziehungsweise 5 % beim Menschen.
Die Glucocorticoide haben vielfältige physiologische Wirkungen. Sie beeinflussen den Stoffwechsel, den Wasser- und Elektrolythaushalt, das Herz-Kreislaufsystem und das Nervensystem. Ferner wirken sie entzündungshemmend und immunsuppressiv.
Die Biosynthese der Corticoide startet wie bei allen Steroiden beim Cholesterin, das entweder mit der Nahrung aufgenommen wird oder (in weitaus größerer Menge) aus Mevalonat gebildet wird. Zwischenprodukt ist Pregnenolon, das auf mehreren möglichen Wegen zu Cortisol, und dieses zu Cortison umgesetzt wird. Es gibt einen ausgeprägten Tagesrhythmus mit einem Minimum um Mitternacht und einem Maximum zwischen 6 und 8 Uhr morgens.
Wie andere Corticoide werden die Glucocorticoide in der Leber inaktiviert und vorwiegend über die Gallenflüssigkeit, zu 10 % auch über den Urin ausgeschieden.
Glucocorticoide fördern in natürlicher Konzentration die Gluconeogenese, also die Neubildung von Kohlenhydraten aus Proteinen. Protein- und Lipiddepots werden abgebaut und zur Energiegewinnung eingesetzt. Dies äußert sich in erhöhter Konzentration von Glucose, Aminosäuren und Fettsäuren im Blut, sowie derer Abbauprodukte. Chronische Überproduktion der Hormone erzeugt eine als Cushing-Syndrom bekannte Erkrankung.
Cortisol ist ein Hormon, das katabole Stoffwechselvorgänge aktiviert und so dem Körper energiereiche Verbindungen zur Verfügung stellt. Seine dämpfende Wirkung auf das Immunsystem wird in der Medizin häufig genutzt, um überschießende Reaktionen zu unterdrücken und Entzündungen zu hemmen.
Die Bildung in der Nebennierenrinde wird durch das adrenocorticotrope Hormon (ACTH) stimuliert. Eine Überfunktion führt zum klinischen Bild des Morbus Cushing, eine Unterfunktion wird Morbus Addison genannt.
Cortisol besitzt ein sehr breites Wirkungsspektrum und hat im Stoffwechsel vor allem Effekte auf den Kohlenhydrathaushalt (Förderung der Glukoneogenese in der Leber), den Fettstoffwechsel (Förderung der lipolytischen Wirkung von Adrenalin und Noradrenalin) und den Proteinumsatz (katabol). Cortisol hat eine Aldosteron-ähnliche Wirkung und wird deshalb in Niere, Darm und einigen weiteren Geweben zu Cortison oxidiert, welches nicht an den Mineralcorticoid-Rezeptor bindet und daher keinen antidiuretischen Effekt besitzt, d. h. es behindert nicht die Ausscheidung giftiger Stoffe über den Harn. Bei einem Mangel an funktionstüchtigem Nebennierenrindengewebe muss Cortisol substituiert werden.
Die höheren Instanzen der Cortisol-Ausschüttung sind der Hypothalamus über die Hypophyse. Der Hypothalamus setzt hierbei das CRH frei, welches in der Adenohypophyse (Hypophysenvorderlappen) zur Freisetzung des ACTHs (Adrenocorticotropes Hormon) führt. Bemerkenswert bei diesen Hormonen ist eine pulsatile Freisetzung, das heißt sie werden in regelmäßigen Schüben (7–10 pro Tag) ausgeschüttet. Die Cortisolwerte weisen eine typische Schwankung im Tagesverlauf auf (Circadiane Rhythmik). Der höchste Wert wird morgens kurz nach dem Aufwachen erreicht (Cortisol Awakening Response, CAR).
Cortisol wirkt in höheren Dosen entzündungshemmend und immunsuppressiv.[/fusion_text][fusion_text]Hypothalamus
Hypophyse
ACTH Überfunktion Mb Cushing
Cortisol (NNR)
Unterfunktion Mb Addison
Glukoneogenese in der Leber (Kohlehydrathaushalt)
Fettstoffwechsel Förderung der lipolytischen Wirkung von Adrenalin und Noradrenalin
Proteinumsatz (katabol)[/fusion_text][fusion_text]Mineralocorticoide zählen zu den Corticosteroiden, einer Klasse von Steroidhormonen aus der Nebennierenrinde. Die beiden wichtigsten natürlichen Mineralocorticoide sind Aldosteron und Desoxycorticosteron. Wie auch die Glucocorticoide sind die Mineralocorticoide Abkömmlinge des Progesterons.
Mineralocorticoide ähneln den Glucocorticoiden, sie beeinflussen aber vorwiegend den Wasser- und Mineralhaushalt des Körpers.
Mineralocorticoide steigern die Rückresorption von Natrium in der Niere und erhöhen die Ausscheidung von Kalium. Die Wasserausscheidung folgt dem Natrium, deshalb erhöhen die Mineralocorticoide den Wassergehalt im Körper. Die Biosynthese der Corticoide startet wie bei allen Steroiden beim Cholesterin. Zwischenprodukt ist Pregnenolon, das zu Corticosteron und zu Aldosteron umgesetzt wird. Wie andere Corticoide werden die Mineralocorticoide in der Leber inaktiviert und vorwiegend über die Gallenflüssigkeit, zu 10 % auch über den Urin, ausgeschieden.[/fusion_text][fusion_text]Mineralocorticoide Aldosteron Mineralhaushalt
(Abkömmling Desoxycorticosteron Wasserhaushalt
von Progesteron)
Natrium Rückresorption in der Niere # Wassergehalt #
Kalium Ausscheidung über die Niere #
fördern Gluconeogenese Neubildung von Kohlehydraten aus Protein
Protein- u. Lipiddepots werden abgebaut
Energiegewinnung Glukose #
Aminosäuren #
Fettsäuren #
|
Glucocorticoide
Cortisol + Corticosteron
in der Leber inaktiviert
über Gallenflüssigkeit ausgeschieden
10% über Urin ausgeschieden[/fusion_text][fusion_text]Aldosteron ist ein natürliches Steroidhormon, das aus Cholesterin gebildet wird und zu den Mineralocorticoiden zählt. Aldosteron wird gelegentlich auch als Dursthormon bezeichnet, da es bei Flüssigkeitsmangel vermehrt ausgeschüttet wird.
Aldosteron wird in der Nebennierenrinde produziert. Die Aldosteronausschüttung steigt durch eine Verminderung von Blutvolumen und Blutdruck (vermittelt über Angiotensin II über AT1-Rezeptoren) und eine Hyperkaliämie. Die Natriumkonzentration im Blut beeinflusst die Aldosteronsynthese gegensinnig: steigt das Natrium im Blut, wird die Biosynthese gehemmt, sinkt das Natrium, ist sie stimuliert. ACTH stimuliert die Aldosteron-Synthese während Atriopeptin (ANP) die Ausschüttung hemmt.
Insgesamt bewirkt Aldosteron einen Anstieg des Extrazellulärvolumens, eine Abnahme der Kaliumkonzentration und einen Anstieg des pH-Wertes im Blut.
Eine wichtige Rolle des Aldosteron und des Renin-Angiotensin-Aldosteron-Systems ist die Blutdruckregulation. Zudem scheint Aldosteron in der Bewältigung von lebensbedrohlichen Stresssituationen erforderlich zu sein.
Kurzfristige, innerhalb von Minuten oder Stunden eintretende Wirkungen von Aldosteron dienen der Aufrechterhaltung des Flüssigkeits-, Elektrolyt- und Säure-Basen-Haushaltes (Milieu intérieur) durch Steigerung der Rückresorption von Natrium sowie vermehrte Ausscheidung von Kalium und Protonen (physiologische Effekte).
Chronisch, über Tage, Wochen und Monate erhöhte Aldosteron-Spiegel, haben dagegen ungünstige Effekte. Es kommt zu einem Kalium-Mangel (Hypokaliämie), zu einem Anstieg des pH-Werts (Alkalose), Bluthochdruck und zu einer vermehrten Bildung von Bindegewebe (Fibrose) in Herz und Nieren, was letztendlich zu chronischer Herz- und Niereninsuffizienz führen kann (pathophysiologische Effekte).
Der Aldosteronspiegel ist erniedrigt bei Nebennierenrindeninsuffizienz und Schock, der Aldosteronspiegel ist erhöht bei Stress, nach Operationen, bei erhöhter Angiotensin-II-Aktivität (Hyperaldosteronismus).
Der primäre Hyperaldosteronismus (ein Conn-Syndrom) ist selten, ein sekundärer Hyperaldosteronismus findet sich hingegen häufiger bei Herzinsuffizienz und bei Leberzirrhose. Ungünstige Effekte von Aldosteron wurden auch bei akutem Herzinfarkt, nephrotischem Syndrom, therapierefraktärem Bluthochdruck, chronischem Nierenversagen, insbesondere bei diabetischer Nephropathie, und metabolischem Syndrom beschrieben.
Ein Mangel von Aldosteron kann beispielsweise im Rahmen einer Autoimmunerkrankung (Morbus Addison) oder bei einer Tuberkulose der Nebennieren auftreten.
Aldosteron (Mineralocorticoid) Dursthormon à bei Flüssigkeitsmangel
Nebennierenrinde
Verminderung von Blutvolumen
von Blutdruck Aldosteron # <=> Natriumkonzentration im Blut #
Hyperkaliämie (hemmt)
pH-Wert im Blut #
Angiotensin I ist ein Bindeglied im für die Aufrechterhaltung des Blutdrucks und des Wasserhaushaltes zuständigen Renin-Angiotensin-Aldosteron-System (RAAS). Angiotensin ist ein Gemisch aus dem inaktiven Angiotensin I und dem gefäßkontrahierenden Angiotensin II.
Angiotensin II ist ein Gewebshormon aus acht Aminosäuren. Es nimmt die Schlüsselposition in dem für die Aufrechterhaltung des Blutdrucks und des Wasserhaushaltes zuständigen Renin-Angiotensin-Aldosteron-System (RAAS) ein.[/fusion_text][/fullwidth]